Что и как отбирают на исследование?[1]
От больных или контактных лиц для проведения лабораторной диагностики отбираются:
1. Респираторный материал:
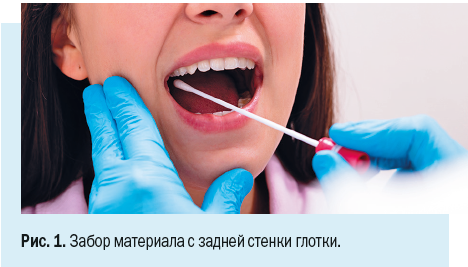
• Мазки из носоглотки и ротоглотки. Мазок из носоглотки и ротоглотки забирают в стерильные пластиковые пробирки Эппендорфа и тампоны для мазков (швабы) (рис. 1).
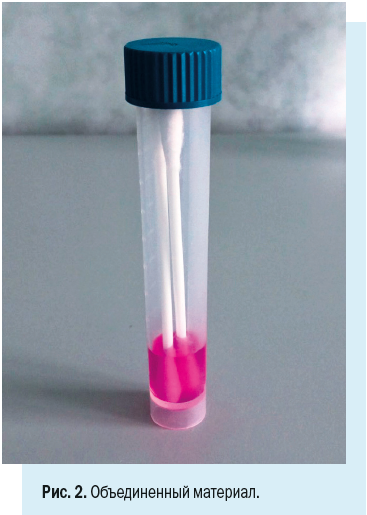
Носоглоточные и орофарингеальные тампоны помещают в одну пробирку для увеличения вирусной нагрузки (рис. 2).
• Мокрота (при наличии). Отбирается в стерильный контейнер, для транспортировки используют транспортную среду, содержащую противогрибковые и антибиотиковые добавки.
Мы рекомендуем
Узнайте номер телефона вирусологической лаборатории, в которую будет доставляться материал, и уточните, можно ли вместо транспортной среды использовать 0,5 мл физраствора. Требования НИИ «Вектор» — только транспортная вирусологические среда. Физраствор разрешают использовать только для исследований в местном ФБУЗ.
• Эндотрахеальный аспират. Отбирают в стерильный контейнер.
• Бронхоальвеолярный лаваж. Забирается в стерильный контейнер, возможно небольшое разведение образца. Ткани биопсии или аутопсии, включая легкие, забираются в стерильный контейнер с физиологическим раствором и транспортной средой, содержащей противогрибковые и антибиотиковые добавки.
• Биопсия легких. Ткани биопсии или аутопсии, включая легкие, забираются в стерильный контейнер с физиологическим раствором и транспортной средой, содержащей противогрибковые и антибиотиковые добавки. Для посмертной диагностики используют аутоптаты легких, трахей и селезенки.
2. Сыворотка крови. Забираются в пробирки для разделения сыворотки, у взрослых собирают 3–5 мл цельной крови.
Проводят две пробы:
• первую — в острую фазу, в первую неделю болезни;
• вторую — через 2–4 недели после острой фазы.
Анализ образцов сыворотки, отобранных в острый период и в период реконвалесценции, может поддержать идентификацию истинного агента.
3. Цельная кровь. Собирается в пробирку. Цель — обнаружить антиген, особенно в первую неделю болезни.
4. Моча. Собирается в контейнер для сбора мочи.
7 правил при заборе клинического материала
1. Образцы должны быть собраны в течение 3-х суток после появления клинических признаков заболевания.
Важно правильно выбрать время забора клинического материала. Предположительно наиболее высокое содержание вируса в дыхательных путях человека может быть в течение первых 4-х дней после появления признаков заболевания.
2. От одного больного необходимо отобрать не менее 3-х видов клинического материала.
Например, при тяжелом случае это бронхоальвеолярный лаваж, эндотрахеальный аспират, мокрота или кровь.
Один экземпляр проб направляется в референс-центр НИИ «Вектор».
Важно!
От каждого пациента забирают 3 вида клинических материалов в двух экземплярах , т.е. минимум 6[2] проб.
Один экземпляр проб отправляется в лабораторию ФБУЗ «Центр гигиены и эпидемиологии», второй — в референс–центр ФБУН ГНЦ ВБ «Вектор» Роспотребнадзора (р. п. Кольцово Новосибирской обл.).
3. Забор клинического материала проводят в специальных СИЗ.
Все образцы, собранные для лабораторных исследований, являются потенциально инфекционными. Поэтому медицинский персонал при сборе и транспортировании клинического материала должен соблюдать требования биологической безопасности и использовать средства индивидуальной защиты — шапочку, респиратор, очки, противочумной халат или противочумной костюм (рис. 3, 4).
4. При выполнении аэрозольных процедур использовать СИЗ.
При выполнении аэрозольных процедур (аспирация или открытое отсасывание образцов дыхательных путей, интубация, сердечно-легочная реанимация, бронхоскопия) необходимо применять:
• респираторы типа FPP 2 (например, «Исток-1Ф FFP2», «3М 9925 FPP 2» и т. п.) или эквивалент (рис. 5). Более высокий уровень защиты — пневмошлем (например, пневмошлем «ЛИЗ-4» и т. п.);
• очки для защиты глаз или защитный экран (рис. 6);
• противочумной халат и перчатки, водонепроницаемый фартук (при проведении процедур, при которых жидкость может попасть на халат) или специальные защитные комплекты (рис. 7).
5. Привлекать для сбора образцов минимум лиц.
Ограничить число лиц, присутствующих в комнате, до минимума, необходимого для сбора образцов, использовать СИЗ.
6. Утилизировать медотходы.
Все используемые материалы должны быть утилизированы в соответствии как медотходы класса В[3].
7. Провести дезинфекцию рабочих мест.
[1] Временные рекомендации по организации лабораторной диагностики новой коронавирусной инфекции 2019-nCoV, подготовлены ФБУН «Государственный научный центр вирусологии и биотехнологии» Роспотребнадзора.
[2] Согласно Временным рекомендациям по организации лабораторной диагностики новой коронавирусной инфекции (2019-nCoV) (Приложение 1 к письму Роспотребнадзора от 21.01.2020 № 02/706-2020-27) — 2 экземпляра, хотя в соцсетях (https://vk.com/epidemiologi) пишут , что в некоторых регионах требуют 3 экземпляра: по одному в региональную лабораторую, московскую лабораторию и в НИИ «Вектор».
[3] СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами» (утв. Постановлением Главного государственного санитарного врача РФ от 09.12.2010 № 163).